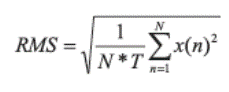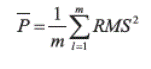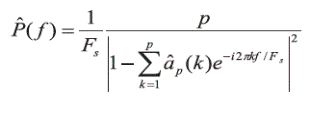Efecto del incremento de la PEEP en la actividad muscular respiratoria evaluado con electromiografía de superficie en individuos sanos bajo ventilación espontánea
DOI:
https://doi.org/10.17533/udea.iatreia.v29n3a03Palabras clave:
electromiografía, PEEP, procesamiento de señales biomédicas, registro de señales médicas, ventilación mecánicaResumen
Introducción: en un paciente bajo ventilación mecánica con resistencia aumentada de la vía aérea, la duración de la fase espiratoria es insuficiente para exhalar todo el volumen inspirado. Para mantener la oxigenación y reducir el trabajo de los músculos respiratorios, es común aplicar una presión positiva al final de la espiración (PEEP), que reduce la colapsabilidad del tejido, compensando el aumento de la resistencia. Diversos estudios han demostrado la utilidad de la electromiografía de superficie (EMGS) para cuantificar el trabajo respiratorio.
Objetivo: evaluar el efecto de la PEEP en la actividad muscular respiratoria mediante EMGS en individuos sanos bajo ventilación mecánica no invasiva.
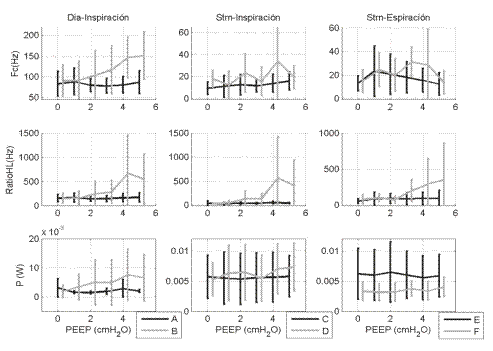
Metodología: estudio de la actividad muscular en 10 hombres voluntarios sanos ventilados de manera no invasiva con variaciones de la PEEP desde 0 hasta 5 cm H2O en pasos de 1 cm H2O, cada 30 segundos.
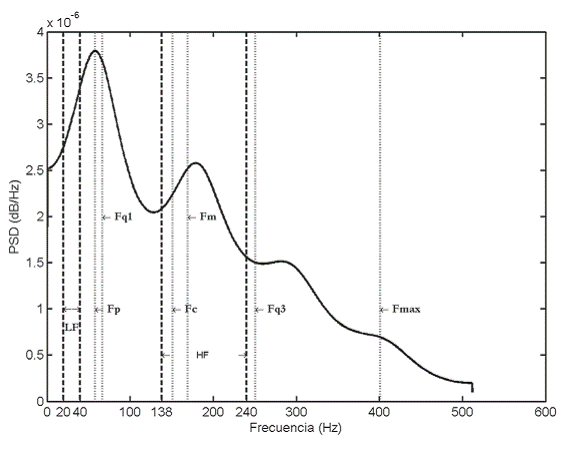
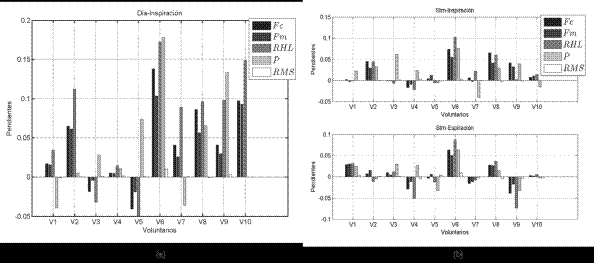
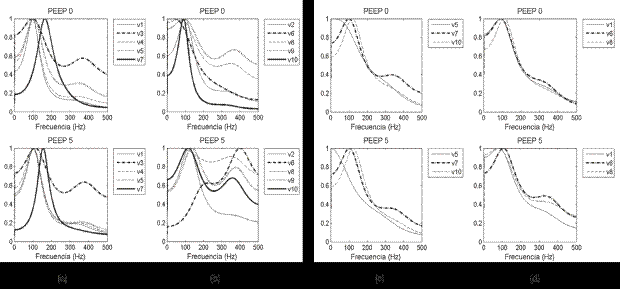
Resultados: los biopotenciales del diafragma y el esternocleidomastoideo permitieron detectar diferentes respuestas ante el estímulo incremental: 1) aumento del trabajo de los dos músculos durante la inspiración y la espiración; 2) aumento de la actividad en solo uno de los músculos; 3) aumento del trabajo muscular exclusivamente durante la espiración.
Conclusión: en individuos ventilados de forma no invasiva, la EMGS relaciona cuantitativamente el nivel de PEEP con el cambio en la actividad del diafragma y el esternocleidomastoideo.
Descargas
Citas
(1.) Esteban A, Frutos F, Tobin MJ, Alía I, Solsona JF, Valverdu V, et al. A comparision of four methods of weaning patients from mechanical ventilation. N Engl J Med. 1995 Feb;332(6):2-7. DOI 10.1056/NEJM199502093320601.
(2.) Osorio Bonilla JA, Franco Granillo J, Martínez Sánchez J, Elizalde González JJ. Trabajo respiratorio según el grado de sensibilidad de disparo por flujo en pacientes con ventilación en soporte por presión. Rev Asoc Mex Med Crit y Ter Int. 1998 May-Jun;12(3):95-101.
(3.) Monge García MI, Gil Cano A, Gracia Romero M, Díaz Monrové JC. Cambios respiratorios y hemodinámicos durante una maniobra de reclutamiento pulmonar mediante incrementos y decrementos progresivos de PEEP. Med Intensiva. 2012 Mar;36(2):77-88. DOI 10.1016/j.medin.2011.08.008.
(4.) Acosta P, Santisbon E, Varon J. The use of positive end-expiratory pressure in mechanical ventilation. Crit Care Clin. 2007 Apr;23(2):251-61.
(5.) Ortiz G, Dueñas C, Lara A, Garay M. La carga de la musculatura respiratoria y el trabajo respiratorio. AMCI. 2012 Jun;12 Supl 2:21-41.
(6.) Artacho R, García de La Cruz JI, Panadero JA, Jurado Solís A, Degayón H, Guerrero A. Ventilación mecánica no invasiva. Utilidad clínica en urgencias y emergencias. Emergencias. 2000;12:328-36.
(7.) Chatburn R, Kacmarek R, Chipman D, Malhotra A. Physical basis of mechanical ventilation. In: Tobin MJ, editor. Principles & Practice of Mechanical Ventilation. 2a ed. Estados Unidos: McGraw-Hill; 2006. p. 37-129.
(8.) Zory R, Molinari F, Knaflitz M, Schena F, Rouard A. Muscle fatigue during cross country sprint assessed by activation patterns and electromyographic signals time-frequency analysis. Scand J Med Sci Sports. 2011 Dec;21(6):783-90. DOI 10.1111/j.1600-0838.2010.01124.x.
(9.) Maarsingh EJ, van Eykern LA, Sprikkelman AB, Hoekstra MO, van Aalderen WM. Respiratory muscle activity measured with a noninvasive EMG technique: technical aspects and reproducibility. J Appl Physiol (1985). 2000 Jun;88(6):1955-61.
(10.) Gandevia SC, McKenzie DK, Plassman BL. Activation of human respiratory muscles during different voluntary manoeuvres. J Physiol. 1990 Sep;428:387-403.
(11.) Mañanas MA, Fiz JA, Morera J, Caminal P. Analyzing dynamic EMG and VMG signals of respiratory muscles. IEEE Eng Med Biol Mag. 2001 Nov-Dec;20(6):125-32.
(12.) Alonso JF, Mañanas MA, Hoyer D, Topor ZL, Bruce EN. Evaluation of respiratory muscles activity by means of cross mutual information function at different levels of ventilatory effort. IEEE Trans Biomed Eng. 2007 Sep;54(9):1573-82.
(13.) Bruce EN, Goldman MD. High-frequency oscillations in human respiratory electromyograms during voluntary breathing. Brain Res. 1983 Jun;269(2):259-65.
(14.) Hodges PW, Gandevia SC. Pitfalls of intramuscular electromyographic recordings from the human costal diaphragm. Clin Neurophysiol. 2000 Aug;111(8):1420-4.
(15.) Camacho A, Hernández AM, Londoño Z, Serna LY, Mañanas MA. A synchronization system for the analysis of biomedical signals recorded with different devices from mechanically ventilated patients. Conf Proc IEEE Eng Med Biol Soc. 2012;2012:1944-7. DOI 10.1109/EMBC.2012.6346335.
(16.) De Luca CJ, Gilmore LD, Kuznetsov M, Roy SH. Filtering the surface EMG signal: Movement artifact and baseline noise contamination. J Biomech. 2010 May;43(8):1573-9. DOI 10.1016/j.jbiomech.2010.01.027.
(17.) Merletti R, Farina D, Disselhorst-Klug C. Single-Channel Techniques for Information Extraction from the Surface EMG Signal. In: Parker PA, Merletti R, editors. Electromyography: Physiology, Engineering, and Non-Invasive Applications. New Jersey: IEEE PRESS; 2004. p. 169-204.
(18.) Gao Z, Wu J, Zhou J, Jiang W, Feng L. Design of ECG Signal Acquisition and Processing System. In: International Conference on Biomedical Engineering and Biotechnology; Macau, China 2012. IEEE: Macau; 2012. p. 762–4. DOI 10.1109/iCBEB.2012.128.
(19.) Lu G, Brittain JS, Holland P, Yianni J, Green AL, Stein JF, et al. Removing ECG noise from surface EMG signals using adaptive filtering. Neurosci Lett. 2009 Oct;462(1):14-9. DOI 10.1016/j.neulet.2009.06.063.
(20.) Haykin S. Least-Mean-Square Algorithm. In: Adaptive filter theory. 5th ed. New Jersey: Pearson Education; 2014. p. 365-439.
(21.) Proakis JG, Manolakis DG. Filtros Adaptativos. En: Tratamiento Digital de Señales. 4a ed. Madrid: Pearson Pretince Hall; 2007. p. 785-850.
(22.) Gross D, Grassino A, Ross WR, Macklem PT. Electromyogram pattern of diaphragmatic fatigue. J Appl Physiol. 1979 Jan;46(1):1-7.
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2016 Iatreia

Esta obra está bajo una licencia internacional Creative Commons Atribución-CompartirIgual 4.0.
Los artículos publicados en la revista están disponibles para ser utilizados bajo la licencia Creative Commons, específicamente son de Reconocimiento-NoComercial-CompartirIgual 4.0 Internacional.
Los trabajos enviados deben ser inéditos y suministrados exclusivamente a la Revista; se exige al autor que envía sus contribuciones presentar los formatos: presentación de artículo y responsabilidad de autoría completamente diligenciados.