Immunomodulating effect of nanoparticles used in nanomedicine
DOI:
https://doi.org/10.17533/udea.iatreia.v29n4a06Keywords:
immunomodulation, Nanomedicine, NanoparticlesAbstract
Nanoparticles (NP) are structures with a size on the nanometer scale (1 x 10-9 m). Due to their characteristics, their potential use in the fields of biotechnology and biomedicine has grown in recent years with a wide range of applications, such as diagnosis, therapy and regenerative medicine.
The immune system is responsible for defending the body against pathogenic organisms and other foreign agents, such as NP, which can be recognized by such system, interact with it and modulate its function inducing immunostimulatory or immunosuppressive effects. The latter could be used as anti-inflammatory therapeutic agents or to treat autoimmune diseases, and those that activate the immune system, as adjuvants in vaccination or enhancers of the immune response in cancer and other human diseases. However, their use in nanomedicine should be submitted to preliminary tests to determine their effects on the immune response before being applied to biological systems. For this reason it is important to know their composition, size and surface characteristics, as well as other physicochemical properties, directly involved in the effects on the immune system. We present an overview about the relationship between the physicochemical characteristics of NP candidates to be used in the biomedical and biotechnological fields and their immunomodulatory activity.
Downloads
References
(1.) Sainz V, Conniot J, Matos AI, Peres C, Zupan I E, Moura L, et al. Regulatory aspects on nanomedicines. Biochem Biophys Res Commun. 2015 Dec;468(3):504-10. DOI 10.1016/j.bbrc.2015.08.023.
(2.) Chang EH, Harford JB, Eaton MA, Boisseau PM, Dube A, Hayeshi R, et al. Nanomedicine: Past, present and future - A global perspective. Biochem Biophys Res Commun. 2015 Dec;468(3):511-7. DOI 10.1016/j.bbrc.2015.10.136.
(3.) Kumar S, Anselmo AC, Banerjee A, Zakrewsky M, Mitragotri S. Shape and size-dependent immune response to antigen-carrying nanoparticles. J Control Release. 2015 Dec;220(Pt A):141-8. DOI 10.1016/j.jconrel.2015.09.069.
(4.) Boisseau P, Loubaton B. Nanomedicine, nanotechnology in medicine. C R Phys. 2011 Sept;12(7):620-36. DOI 10.1016/j.crhy.2011.06.001.
(5.) Silva GA. Introduction to nanotechnology and its applications to medicine. Surg Neurol. 2004 Mar;61(3):216-20.
(6.) Santos T, Boto C, Saraiva CM, Bernardino L, Ferreira L. Nanomedicine Approaches to Modulate Neural Stem Cells in Brain Repair. Trends Biotechnol. 2016 Feb. pii: S0167-7799(16)00036-6. DOI 10.1016/j.tibtech.2016.02.003.
(7.) Misra R, Acharya S, Sahoo SK. Cancer nanotechnology: application of nanotechnology in cancer therapy. Drug Discov Today. 2010 Oct;15(19-20):842-50. DOI 10.1016/j.drudis.2010.08.006.
(8.) Gao X, Chen J, Chen J, Wu B, Chen H, Jiang X. Quantum dots bearing lectin-functionalized nanoparticles as a platform for in vivo brain imaging. Bioconjug Chem. 2008 Nov;19(11):2189-95. DOI 10.1021/bc8002698.
(9.) Bhakta G, Sharma RK, Gupta N, Cool S, Nurcombe V, Maitra A. Multifunctional silica nanoparticles with potentials of imaging and gene delivery. Nanomedicine. 2011 Aug;7(4):472-9. DOI 10.1016/j.nano.2010.12.008.
(10.) Rosenholm JM, Sahlgren C, Lindén M. Multifunctional mesoporous silica nanoparticles for combined therapeutic, diagnostic and targeted action in cancer treatment. Curr Drug Targets. 2011 Jul;12(8):1166-86. DOI 10.2174/138945011795906624.
(11.) Moddaresi M, Brown MB, Zhao Y, Tamburic S, Jones SA. The role of vehicle-nanoparticle interactions in topical drug delivery. Int J Pharm. 2010 Nov;400(1-2):176-82. DOI 10.1016/j.ijpharm.2010.08.012.
(12.) Naahidi S, Jafari M, Edalat F, Raymond K, Khademhosseini A, Chen P. Biocompatibility of engineered nanoparticles for drug delivery. J Control Release. 2013 Mar;166(2):182-94. DOI 10.1016/j.jconrel.2012.12.013.
(13.) Goldberg M, Langer R, Jia X. Nanostructured materials for applications in drug delivery and tissue engineering. J Biomater Sci Polym Ed. 2007;18(3):241-68.
(14.) Chen H, Zeng Y, Liu W, Zhao S, Wu J, Du Y. Multifaceted applications of nanomaterials in cell engineering and therapy. Biotechnol Adv. 2013 Sep-Oct;31(5):638-53. DOI 10.1016/j.biotechadv.2012.08.002.
(15.) Singh RK, Kim H. Inorganic nanobiomaterial drug carriers for medicine. J Tissue Eng Regen Med. 2013 Dec;10(6):296-309. DOI 10.1007/s13770-013-1092-y.
(16.) Tosi G, Costantino L, Ruozi B, Forni F, Vandelli MA. Polymeric nanoparticles for the drug delivery to the central nervous system. Expert Opin Drug Deliv. 2008 Feb;5(2):155-74. DOI 10.1517/17425247.5.2.155.
(17.) Wang M, Thanou M. Targeting nanoparticles to cancer. Pharmacol Res. 2010 Aug;62(2):90-9. DOI 10.1016/j.phrs.2010.03.005.
(18.) Singh R, Lillard JW Jr. Nanoparticle-based targeted drug delivery. Exp Mol Pathol. 2009 Jun;86(3):215-23. DOI 10.1016/j.yexmp.2008.12.004.
(19.) Dobrovolskaia MA. Pre-clinical immunotoxicity studies of nanotechnology-formulated drugs: Challenges, considerations and strategy. J Control Release. 2015 Dec;220(Pt B):571-83. DOI 10.1016/j.jconrel.2015.08.056.
(20.) Dobrovolskaia MA, Shurin M, Shvedova AA. Current understanding of interactions between nanoparticles and the immune system. Toxicol Appl Pharmacol. 2015 Dec. pii: S0041-008X(15)30168-X. DOI 10.1016/j.taap.2015.12.022. Forthcoming.
(21.) Říhová B. Biocompatibility and immunocompatibility of water-soluble polymers based on HPMA. Compos Part B-Eng. 2007 Apr;38(3):386-97. DOI 10.1016/j.compositesb.2006.07.007.
(22.) Vial T, Descotes J. Immunosuppressive drugs and cancer. Toxicology. 2003 Apr;185(3):229-40. DOI 10.1016/S0300-483X(02)00612-1.
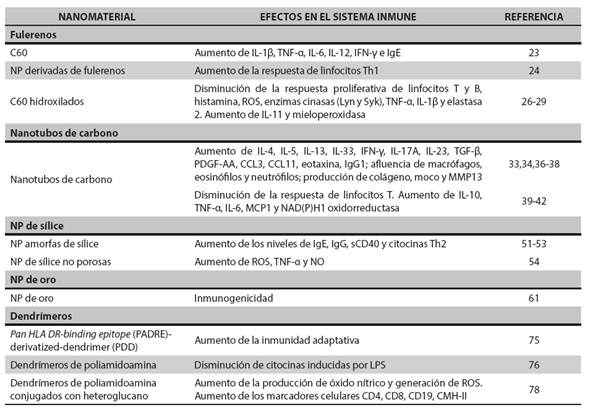
(23.) Park EJ, Kim H, Kim Y, Yi J, Choi K, Park K. Carbon fullerenes (C60s) can induce inflammatory responses in the lung of mice. Toxicol Appl Pharmacol. 2010 Apr;244(2):226-33. DOI 10.1016/j.taap.2009.12.036.
(24.) Yang D, Zhao Y, Guo H, Li Y, Tewary P, Xing G, et al. [Gd@C(82) OH)(22)](n) nanoparticles induce dendritic cell maturation and activate Th1 immune responses. ACS Nano. 2010 Feb;4(2):1178-86. DOI 10.1021/nn901478z.
(25.) Tsao N, Luh TY, Chou CK, Wu JJ, Lin YS, Lei HY. Inhibition of group A streptococcus infection by carboxyfullerene. Antimicrob Agents Chemother. 2001 Jun;45(6):1788-93. DOI 10.1128/AAC.45.6.1788–1793.2001.
(26.) Ryan JJ, Bateman HR, Stover A, Gomez G, Norton SK, Zhao W, et al. ullerene nanomaterials inhibit the allergic response. J Immunol. 2007 Jul;179(1):665-72. DOI 10.4049/jimmunol.179.1.665.
(27.) Yudoh K, Karasawa R, Masuko K, Kato T. Water-soluble fullerene (C60) inhibits the development of arthritis in the rat model of arthritis. Int J Nanomedicine. 2009;4:217-25.
(28.) Zogovic NS, Nikolic NS, Vranjes-Djuric SD, Harhaji LM, Vucicevic LM, Janjetovic KD, et al. Opposite effects of nanocrystalline fullerene (C60) on tumour cell growth in vitro and in vivo and a possible role of immunosupression in the cancer-promoting activity of C60. Biomaterials. 2009 Dec;30(36):6940-46. DOI 10.1016/j.biomaterials.2009.09.007.
(29.) Jovanović B, Anastasova L, Rowe EW, Palić D. Hydroxylated fullerenes inhibit neutrophil function in fathead minnow (Pimephales promelas Rafinesque, 1820). Aquat Toxicol. 2011 Jan;101(2):474-82. DOI 10.1016/j.aquatox.2010.11.002.
(30.) Laverny G, Casset A, Purohit A, Schaeffer E, Spiegelhalter C, de Blay F, et al. Immunomodulatory properties of multi-walled carbon nanotubes in peripheral blood mononuclear cells from healthy subjects and allergic patients. Toxicol Lett. 2013 Feb;217(2):91-101. DOI 10.1016/j.toxlet.2012.12.008.
(31.) Ĉolić M, Dẑopalić T, Tomić S, Rajković J, Rudolf R, Vuković G, et al. Immunomodulatory effects of carbon nanotubes functionalized with a Toll-like receptor 7 agonist on human dendritic cells. Carbon. 2014 Feb;67:273-87. DOI 10.1016/j.carbon.2013.09.090.
(32.) Beamer CA, Girtsman TA, Seaver BP, Finsaas KJ, Migliaccio CT, Perry VK, et al. IL-33 mediates multiwalled carbon nanotube (MWCNT)-induced airway hyper-reactivity via the mobilization of innate helper cells in the lung. Nanotoxicology. 2013 Sep;7(6):1070-81. DOI 10.3109/17435390.2012.702230.
(33.) Wang X, Podila R, Shannahan JH, Rao AM, Brown JM. Intravenously delivered graphene nanosheets and multiwalled carbon nanotubes induce site-specific Th2 inflammatory responses via the IL-33/ST2 axis. Int J Nanomedicine. 2013;8:1733-48. DOI 10.2147/IJN.S44211.
(34.) Wang X, Katwa P, Podila R, Chen P, Ke PC, Rao AM, et al. Multi-walled carbon nanotube instillation impairs pulmonary function in C57BL/6 mice. Part Fibre Toxicol. 2011 Aug;8:24. DOI 10.1186/1743-8977-8-24.
(35.) Sun B, Wang X, Ji Z, Wang M, Liao YP, Chang CH, et al. NADPH Oxidase-Dependent NLRP3 Inflammasome Activation and its Important Role in Lung Fibrosis by Multiwalled Carbon Nanotubes. Small. 2015 May;11(17):2087-97. DOI 10.1002/smll.201402859.
(36.) Ronzani C, Casset A, Pons F. Exposure to multi-walled carbon nanotubes results in aggravation of airway inflammation and remodeling and in increased production of epithelium-derived innate cytokines in a mouse model of asthma. Arch Toxicol. 2014 Feb;88(2):489-99. DOI 10.1007/s00204-013-1116-3.
(37.) Inoue K, Koike E, Yanagisawa R, Hirano S, Nishikawa M, Takano H. Effects of multi-walled carbon nanotubes on a murine allergic airway inflammation model. Toxicol Appl Pharmacol. 2009 Jun;237(3):306-16. DOI 10.1016/j.taap.2009.04.003.
(38.) Ryman-Rasmussen JP, Tewksbury EW, Moss OR, Cesta MF, Wong BA, Bonner JC. Inhaled multiwalled carbon nanotubes potentiate airway fibrosis in murine allergic asthma. Am J Respir Cell Mol Biol. 2009 Mar;40(3):349-58. DOI 10.1165/rcmb.2008-0276OC.
(39.) Nygaard UC, Hansen JS, Samuelsen M, Alberg T, Marioara CD, Løvik M. Single-walled and multi-walled carbon nanotubes promote allergic immune responses in mice. Toxicol Sci. 2009 May;109(1):113-23. DOI 10.1093/toxsci/kfp057.
(40.) Mitchell LA, Gao J, Wal RV, Gigliotti A, Burchiel SW, McDonald JD. Pulmonary and systemic immune response to inhaled multiwalled carbon nanotubes. Toxicol Sci. 2007 Nov;100(1):203-14. DOI 10.1093/toxsci/kfm196.
(41.) Mitchell LA, Lauer FT, Burchiel SW, McDonald JD. Mechanisms for how inhaled multiwalled carbon nanotubes suppress systemic immune function in mice. Nat Nanotechnol. 2009 Jul;4(7):451-6. DOI 10.1038/nnano.2009.151.
(42.) Tkach AV, Shurin GV, Shurin MR, Kisin ER, Murray AR, Young SH, et al. Direct effects of carbon nanotubes on dendritic cells induce immune suppression upon pulmonary exposure. ACS Nano. 2011 Jul;5(7):5755-62. DOI 10.1021/nn2014479.
(43.) Lee S, Kim MS, Lee D, Kwon TK, Khang D, Yun HS, et al. The comparative immunotoxicity of mesoporous silica nanoparticles and colloidal silica nanoparticles in mice. Int J Nanomedicine. 2013;8:147-58. DOI 10.2147/IJN.S39534.
(44.) Slowing II, Vivero-Escoto JL, Wu CW, Lin VS. Mesoporous silica nanoparticles as controlled release drug delivery and gene transfection carriers. Adv Drug Deliv Rev. 2008 Aug;60(11):1278-88. DOI 10.1016/j.addr.2008.03.012.
(45.) Huang X, Teng X, Chen D, Tang F, He J. The effect of the shape of mesoporous silica nanoparticles on cellular uptake and cell function. Biomaterials. 2010 Jan;31(3):438-48. DOI 10.1016/j.biomaterials.2009.09.060.
(46.) Yang EJ, Choi IH. Immunostimulatory effects of silica nanoparticles in human monocytes. Immune Netw. 2013 Jun;13(3):94-101. DOI 10.4110/in.2013.13.3.94.
(47.) Yoshida T, Yoshioka Y, Fujimura M, Yamashita K, Higashisaka K, Morishita Y, et al. Promotion of allergic immune responses by intranasally-administrated nanosilica particles in mice. Nanoscale Res Lett. 2011 Mar;6(1):195. DOI 10.1186/1556-276X-6-195.
(48.) Morishige T, Yoshioka Y, Inakura H, Tanabe A, Narimatsu S, Yao X, et al. Suppression of nanosilica particle-induced inflammation by surface modification of the particles. Arch Toxicol. 2012 Aug;86(8):1297-307. DOI 10.1007/s00204-012-0823-5.
(49.) Park HJ, Sohn JH, Kim YJ, Park YH, Han H, Park KH, et al. Acute exposure to silica nanoparticles aggravate airway inflammation: different effects according to surface characteristics. Exp Mol Med. 2015 Jul;47:e173. DOI 10.1038/emm.2015.50.
(50.) Chen Q, Xue Y, Sun J. Kupffer cell-mediated hepatic injury induced by silica nanoparticles in vitro and in vivo. Int J Nanomedicine. 2013;8:1129-40. DOI 10.2147/IJN.S42242.
(51.) Lee S, Yun HS, Kim SH. The comparative effects of mesoporous silica nanoparticles and colloidal silica on inflammation and apoptosis. Biomaterials. 2011 Dec;32(35):9434-43. DOI 10.1016/j.biomaterials.2011.08.042.
(52.) Hirai T, Yoshioka Y, Takahashi H, Ichihashi K, Yoshida T, Tochigi S, et al. Amorphous silica nanoparticles enhance cross-presentation in murine dendritic cells. Biochem Biophys Res Commun. 2012 Oct;427(3):553-6. DOI 10.1016/j.bbrc.2012.09.095.
(53.) Eom HJ, Choi J. Oxidative stress of silica nanoparticles in human bronchial epithelial cell, Beas-2B. Toxicol In Vitro. 2009 Oct;23(7):1326-32. DOI 10.1016/j.tiv.2009.07.010.
(54.) Passagne I, Morille M, Rousset M, Pujalté I, L’azou B. Implication of oxidative stress in size-dependent toxicity of silica nanoparticles in kidney cells. Toxicology. 2012 Sep;299(2-3):112-24. DOI 10.1016/j.tox.2012.05.010.
(55.) Sandberg WJ, Låg M, Holme JA, Friede B, Gualtieri M, Kruszewski M, et al. Comparison of non-crystalline silica nanoparticles in IL-1β release from macrophages. Part Fibre Toxicol. 2012 Aug;9:32. DOI 10.1186/1743-8977-9-32.
(56.) Yue H, Wei W, Yue Z, Lv P, Wang L, Ma G, et al. Particle size affects the cellular response in macrophages. Eur J Pharm Sci. 2010 Dec;41(5):650-7. DOI 10.1016/j.ejps.2010.09.006.
(57.) Yazdi AS, Guarda G, Riteau N, Drexler SK, Tardivel A, Couillin I, et al. Nanoparticles activate the NLR pyrin domain containing 3 (Nlrp3) inflammasome and cause pulmonary inflammation through release of IL-1α and IL-1β. Proc Natl Acad Sci U S A. 2010 Nov;107(45):19449-54. DOI 10.1073/pnas.1008155107.
(58.) Peeters PM, Perkins TN, Wouters EF, Mossman BT, Reynaert NL. Silica induces NLRP3 inflammasome activation in human lung epithelial cells. Part Fibre Toxicol. 2013 Feb;10:3. DOI 10.1186/1743-8977-10-3.
(59.) Joseph MM, Aravind SR, Varghese S, Mini S, Sreelekha TT. PST-Gold nanoparticle as an effective anticancer agent with immunomodulatory properties. Colloids Surf B Biointerfaces. 2013 Apr;104:32-9. DOI 10.1016/j.colsurfb.2012.11.046.
(60.) Loo C, Lin A, Hirsch L, Lee MH, Barton J, Halas N, et al. Nanoshell-enabled photonics-based imaging and therapy of cancer. Technol Cancer Res Treat. 2004 Feb;3(1):33-40.
(61.) Parween S, Gupta PK, Chauhan VS. Induction of humoral immune response against PfMSP-1(19) and PvMSP-1(19) using gold nanoparticles along with alum. Vaccine. 2011 Mar;29(13):2451-60. DOI 10.1016/j.vaccine.2011.01.014.
(62.) Martinez Paino IM, Zucolotto V. Poly(vinyl alcohol)-coated silver nanoparticles: Activation of neutrophils and nanotoxicology effects in human hepatocarcinoma and mononuclear cells. Environ Toxicol Phar. 2015 Mar;39(2):614-21. DOI 10.1016/j.etap.2014.12.012.
(63.) Fatima F, Bajpai P, Pathak N, Singh S, Priya S, Verma SR. Antimicrobial and immunomodulatory efficacy of extracellularly synthesized silver and gold nanoparticles by a novel phosphate solubilizing fungus Bipolaris tetramera. BMC Microbiol. 2015 Feb;15:52. DOI 10.1186/s12866-015-0391-y.
(64.) Fallarini S, Paoletti T, Battaglini CO, Ronchi P, Lay L, Bonomi R, et al. Factors affecting T cell responses induced by fully synthetic glyco-gold-nanoparticles. Nanoscale. 2013 Jan;5(1):390-400. DOI 10.1039/c2nr32338a.
(65.) Cho WS, Cho M, Jeong J, Choi M, Cho HY, Han BS, et al. Acute toxicity and pharmacokinetics of 13 nmsized PEG-coated gold nanoparticles. Toxicol Appl Pharmacol. 2009 Apr;236(1):16-24. DOI 10.1016/j.taap.2008.12.023.
(66.) Sumbayev VV, Yasinska IM, Garcia CP, Gilliland D, Lall GS, Gibbs BF, et al. Gold nanoparticles downregulate interleukin-1β-induced pro-inflammatory responses. Small. 2013 Feb;9(3):472-7. DOI 10.1002/smll.201201528.
(67.) Romoser AA, Chen PL, Berg JM, Seabury C, Ivanov I, Criscitiello MF, et al. Quantum dots trigger immunomodulation of the NFκB pathway in human skin cells. Mol Immunol. 2011 Jul;48(12-13):1349-59. DOI 10.1016/j.molimm.2011.02.009.
(68.) Juzenas P, Chen W, Sun YP, Coelho MA, Generalov R, Generalova N, et al. Quantum dots and nanoparticles for photodynamic and radiation therapies of cancer. Adv Drug Deliv Rev. 2008 Dec;60(15):1600-14. DOI 10.1016/j.addr.2008.08.004.
(69.) Lovrić J, Cho SJ, Winnik FM, Maysinger D. Unmodified cadmium telluride quantum dots induce reactive oxygen species formation leading to multiple organelle damage and cell death. Chem Biol. 2005 Nov;12(11):1227-34. DOI 10.1016/j.chembiol.2005.09.008.
(70.) Nguyen KC, Seligy VL, Tayabali AF. Cadmium telluride quantum dot nanoparticle cytotoxicity and effects on model immune responses to Pseudomonas aeruginosa. Nanotoxicology. 2013 Mar;7(2):202-11. DOI 10.3109/17435390.2011.648667.
(71.) Hoshino A, Hanada S, Manabe N, Nakayama T, Yamamoto K. Immune response induced by fluorescent nanocrystal quantum dots in vitro and in vivo. IEEE Trans Nanobioscience. 2009 Mar;8(1):51-7. DOI 10.1109/TNB.2009.2016550.
(72.) Heegaard PM, Boas U, Sorensen NS. Dendrimers for vaccine and immunostimulatory uses. A review. Bioconjug Chem. 2010 Mar;21(3):405-18. DOI 10.1021/bc900290d.
(73.) Gothwal A, Kesharwani P, Gupta U, Khan I, Iqbal Mohd Amin MC, Banerjee S, et al. Dendrimers as an Effective Nanocarrier in Cardiovascular Disease. Curr Pharm Des. 2015;21(30):4519-26.
(74.) Córdoba EV, Pion M, Rasines B, Filippini D, Komber H, Ionov M, et al. Glycodendrimers as new tools in the search for effective anti-HIV DC-based immunotherapies. Nanomedicine. 2013 Oct;9(7):972-84. DOI 10.1016/j.nano.2013.03.004.
(75.) Daftarian PM, Stone GW, Kovalski L, Kumar M, Vosoughi A, Urbieta M, et al. A targeted and adjuvanted nanocarrier lowers the effective dose of liposomal amphotericin B and enhances adaptive immunity in murine cutaneous leishmaniasis. J Infect Dis. 2013 Dec;208(11):1914-22. DOI 10.1093/infdis/jit378.
(76.) Bosnjakovic A, Mishra MK, Ren W, Kurtoglu YE, Shi T, Fan D, et al. Poly(amidoamine) dendrimer-erythromycin conjugates for drug delivery to macrophages involved in periprosthetic inflammation. Nanomedicine. 2011 Jun;7(3):284-94. DOI 10.1016/j.nano.2010.10.008.
(77.) Cromer JR, Wood SJ, Miller KA, Nguyen T, David SA. Functionalized dendrimers as endotoxin sponges. Bioorg Med Chem Lett. 2005 Mar;15(5):1295-8. DOI 10.1016/j.bmcl.2005.01.026.
(78.) Lin J, Hua W, Zhang Y, Li C, Xue W, Yin J, et al. Effect of poly(amidoamine) dendrimers on the structure and activity of immune molecules. Biochim Biophys Acta. 2015 Feb;1850(2):419-25. DOI 10.1016/j.bbagen.2014.11.016.
(79.) Devi KS, Behera B, Sahoo B, Maiti TK. Heteroglucandendrimer glycoconjugate: a modulated construct with augmented immune responses and signaling phenomena. Biochim Biophys Acta. 2014 Sep;1840(9):2794-805. DOI 10.1016/j.bbagen.2014.04.023.
(80.) Masood F. Polymeric nanoparticles for targeted drug delivery system for cancer therapy. Mater Sci Eng C Mater Biol Appl. 2016 Mar;60:569-78. DOI 10.1016/j.msec.2015.11.067.
(81.) Petersen LK, Ramer-Tait AE, Broderick SR, Kong C, Ulery BD, Rajan K, et al. Activation of innate immune responses in a pathogen-mimicking manner by amphiphilic polyanhydride nanoparticle adjuvants. Biomaterials. 2011 Oct;32(28):6815-22. DOI 10.1016/j.biomaterials.2011.05.063.
(82.) Silva JM, Videira M, Gaspar R, Préat V, Florindo HF. Immune system targeting by biodegradable nanoparticles for cancer vaccines. J Control Release. 2013 Jun;168(2):179-99. DOI 10.1016/j.jconrel. 2013.03.010.
(83.) Lou PJ, Cheng WF, Chung YC, Cheng CY, Chiu LH, Young TH. PMMA particle-mediated DNA vaccine for cervical cancer. J Biomed Mater Res A. 2009 Mar;88(4):849-57. DOI 10.1002/jbm.a.31919.
(84.) Shakya AK, Nandakumar KS. Applications of polymeric adjuvants in studying autoimmune responses and vaccination against infectious diseases. J R Soc Interface. 2013 Feb;10(79):20120536. DOI 10.1098/rsif.2012.0536.
(85.) Sayin B, Somavarapu S, Li XW, Sesardic D, Senel S, Alpar OH. TMC-MCC (N-trimethyl chitosan-mono-N-carboxymethyl chitosan) nanocomplexes for mucosal delivery of vaccines. Eur J Pharm Sci. 2009 Nov;38(4):362-9. DOI 10.1016/j.ejps.2009.08.010.
Published
How to Cite
Issue
Section
License
Copyright (c) 2016 Iatreia

This work is licensed under a Creative Commons Attribution-ShareAlike 4.0 International License.
Papers published in the journal are available for use under the Creative Commons license, specifically Attribution-NonCommercial-ShareAlike 4.0 International.
The papers must be unpublished and sent exclusively to the Journal Iatreia; the author uploading the contribution is required to submit two fully completed formats: article submission and authorship responsibility.